Het wonderlijke teamverband van organen

Een mens is geen optelsom van een aantal organen. Het gaat juist om de onderlinge samenwerking. Bijna alle organen zijn essentieel en kunnen niet gemist worden.
Bijzonder netwerk in het menselijk lichaam
Hoewel elk orgaan een eigen functie heeft, hebben ze zonder meer effect op elkaar. Als het ene orgaan niet goed functioneert, zal dat gevolgen hebben voor andere organen in het lichaam. Professor Sophia de Rooij is internist en verbonden aan het UMCG te Groningen. Behalve internist-ouderengeneeskundige is zij klinisch geriater. Zij is sinds een aantal jaren voorzitter van de Nederlandse Internisten Vereniging (NIV). “Een mens is geen optelsom van zijn organen”, stelt ze. “Het gaat juist om de samenhang. Onze organen hebben elkaar hard nodig.”
De taak van de internist
Kijken naar die samenhang is ook wat de internist in hoge mate beoogt. “Ondanks onze specialisaties blijft er in hoge mate behoefte aan generalistisch denken binnen de interne geneeskunde. Hoge bloeddruk is geen ziekte, maar een belangrijke determinant die, als je het niet aanpakt, veel organen kan aantasten in hun functie. Het hart, ogen, nieren, bloedvaten, zenuwen: ze hebben er allemaal last van.”
“Een internist houdt zich niet alleen bezig met ziekten van de organen, maar ook met ziekten die de organen ziek en zieker kunnen maken.” Zo zijn er allerlei initiatieven om het generalistisch denken binnen de interne geneeskunde te handhaven, bijvoorbeeld ook in gesprekken met huisartsen, om wederzijdse consultatie te borgen. “We willen de individuele goede zorg op maat blijven aanbieden.”
Diabetes en problemen aan de nieren
Diabetes wordt in veel gevallen behandeld door de huisarts. Als de diabetes niet goed is ingesteld kan orgaanschade ontstaan. Bijvoorbeeld aan de nieren. Een nefroloog (nierarts) is een internist en breed opgeleid. De Rooij: “Hij begrijpt dat hij niet alleen het probleem aan de nieren op moet lossen, maar ook de diabetes moet behandelen. De nieren hebben veel functies, de bekendste is de functie ons lichaam te zuiveren van afvalstoffen en ook van medicijnen.”
“Als de nieren minder gaan functioneren, kun je proberen ze te stabiliseren. Als de situatie erg slecht wordt, moet je een nierfunctie-vervangende therapie starten, zoals nierdialyse of zelfs een niertransplantatie. In de situatie daar naar toe ontstaan nieuwe problemen”, beschrijft De Rooij het sneeuwbaleffect. Er kan bloedarmoede ontstaan, want de nieren maken ook het hormoon erythropoietine, ook wel bekend als epo aan. Dat stimuleert het beenmerg om meer rode bloedcellen te maken wat ook de zuurstofopname in de longen en afgifte in de weefsels weer positief beïnvloedt.
Zijn bepaalde organen belangrijker?
Door de samenhang is het ook lastig aan te duiden welk orgaan wel of niet belangrijker is. Hart en hersenen zijn essentieel, maar dat geldt ook voor de longen, lever, alvleesklier en andere organen. Darmen kunnen ingekort worden, maar daar zit een kritische grens aan. Bepaalde hersenfuncties kunnen door andere hersendelen worden opgevangen en overgenomen, maar ook dat kan niet oneindig. De milt kan zoals bekend eventueel gemist worden, maar voor de meeste andere organen gaat die vlieger niet op. Opmerkelijk is het regeneratieve vermogen van de lever: de lever heeft het vermogen om weer aan te groeien. De huid idem. Hoe dat mechanisme precies werkt is vooralsnog onderwerp van studie.
Regenerative medicine en orgaantransplantatie
De Rooij: “Er is een vrij nieuw vakgebied, regenerative medicine, dat kijkt bijvoorbeeld ook naar specifieke stamcellen voor weefsels. Wat nou als je stamcellen [de oercellen van bepaalde weefsels en dus organen] opnieuw plaatst of stimuleert in verschillende organen? Gaat er dan weer iets groeien? Er wordt onderzocht of je losse organen zou kunnen kweken. Maar kun je ook stamcellen terugplaatsen in de nier, zodat de functie van de nier kan verbeteren? Dat zou mooi zijn voor mensen die weinig nierfunctie meer over hebben. Het vakgebied is nu nog erg experimenteel.”
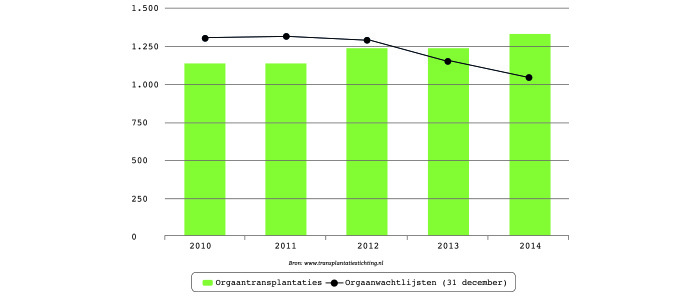
Het nieuwe vakgebied zou zo op langere termijn mogelijk de hand kunnen reiken aan de nog immer bestaande wachtlijsten voor orgaantransplantatie. Vooralsnog is transplantatie alleen mogelijk dankzij donoren. “Omdat we steeds meer weten van weefsels en cellen en wat wel en wat niet goed aanslaat, zullen we steeds meer en beter kunnen transplanteren”, vindt De Rooij.
Huidtransplantatie bij brandwonden
Hoewel de huid feitelijk een orgaan is, wordt het voor de wet toch onder de weefsels gerekend. Ger Kropman is manager huidbank bij Euro Tissue Bank in Beverwijk. Bij huidtransplantatie gaat het bijna altijd over de behandeling van brandwonden. “Dode, verbrande huid gaat infecteren en zit ook nog eens op een goed wondbed: bacteriën kunnen er prima hun gang gaan. Dode huid moet daarom verwijderd worden. Daarmee doemt het volgende probleem op, want dan creëer je een gat in de huid. De huid beschermt ons tegen warmte en kou, maar ook tegen het verlies van bijvoorbeeld eiwitten en vocht en het binnendringen van bacteriën en vele andere invloeden.”
De open wond wordt daarom afgedekt met donorhuid. De donorhuid neemt de functie van de eigen huid tijdelijk over en gaat bovendien granulatieweefsel maken. Dat werkt als een biologisch verband. Ger Kropman: “Mooi, goed doorbloed weefsel. Van de patiënt zelf wordt dan een heel dun laagje huid genomen, bijvoorbeeld van de rug. Dat wordt op het granulatieweefsel gelegd en dat heeft de meeste kans om prachtig in te groeien. In een paar weken kan het dicht zijn. Dit noemen we autotransplantatie.”
Ontwikkelingen in huidtransplantantatie
Ook hier staan de ontwikkelingen niet stil. Donorhuid wordt altijd afgestoten, omdat het voor de patiënt een vreemd weefsel is. “Door chemische behandeling ontstaat echter een soort zeemleer, dat wél goed door de ontvanger wordt geaccepteerd. Dat vermindert de problemen van de brandwondenpatiënt.” Het gaat hierbij om iets diepere huid, dermis. Deze behandelde dermis zou je in een laboratorium in een schaaltje kunnen leggen. “Daar kun je huidcellen van de patiënt op leggen, zodat ze daar gaan groeien. Zo breng je een huid terug naar de patiënt, zodat de wond nog mooier wordt. Daar zit voor het komende decennium een grote ontwikkeling in.”
Kwaliteit in de huidbank
Wachtlijsten zoals bij andere organen kent Kropman in zijn vakgebied eigenlijk niet. “Ik ben echt een bank. Er gaat in en uit. Ik weet vandaag niet wat er morgen nodig is. Voor Nederland zijn we de enige huidbank en houden een voorraad. Na de ramp in Volendam hebben we die hoeveelheid als standaard genomen om in voorraad te hebben.” Negentig procent van de voorraad komt uit Nederland zelf, de rest uit Tsjechië en Barcelona, en komt van een donorgroep binnen 24 uur na overlijden. “We doen ook veel aan kwaliteitsbewaking van de huid in onze bank. In Nederland doen we het zeker goed. Er zijn veilige weefsels, goede controle en genoeg huid voor Nederland zelf.”
Reactie
Hart / nieren/ longen heel belangrijke!! Hart/ reageert op eerlijkheid naar je zelf. Nieren verdriet/rouw. Longen angst. beperkt worden.
[…] Het wonderlijke teamverband van organen […]









Plaats een opmerking