Kunnen omgaan met diabetes betekent zelfmanagement

De chronische aandoening diabetes mellitus gaat gepaard met lichamelijke en psychsociale gevolgen. Hierdoor heeft het een grote impact op het leven van de patiënt en diens naasten. Diabetespatiënten moeten voortdurend hun bloedglucosespiegel monitoren en reguleren, waarbij altijd rekening moet worden gehouden met voeding en beweging. Het bezig zijn om de ziekte zo goed mogelijk met het dagelijks leven te laten overeenstemmen wordt zelfmanagement genoemd. Goede uitleg door hulpverleners, een vangnet om op terug te vallen en technologische innovaties spelen hierbij een belangrijke rol.
‘Suikerziekte’
Diabetes mellitus, ook wel suikerziekte genoemd, is een stofwisselingsziekte die ervoor zorgt dat het lichaam de bloedsuiker niet meer kan regelen, waardoor een teveel aan suiker (glucose) in het bloed ontstaat. Wanneer het lichaam normaal functioneert zorgt het hormoon insuline ervoor dat de hoeveelheid glucose in het bloed op peil blijft. Bij diabetes maakt het lichaam geen of te weinig insuline aan en/of is er sprake van ongevoeligheid voor insuline, waardoor het glucosegehalte in het bloed stijgt. Diabetes kan een verwoestende werking hebben op het lichaam. Op de korte termijn kan een te lage bloedsuiker (hypoglykemie) door medicatie zoals insuline onder andere zweten, duizeligheid en hoofdpijn veroorzaken. Te hoge bloedsuiker (hyperglykemie) kan gepaard gaan met veel plassen, veel dorst en vermoeidheid. De langetermijngevolgen van diabetes zijn legio en variëren van een diabetische voet en problemen met gewrichten tot beschadigde zenuwen en een verhoogde kans op hart- en vaatziekten.
Twee soorten diabetes
Er zijn twee belangrijke typen diabetes te onderscheiden. Diabetes type 1 is een auto-immuunziekte die vaak in de kinder-/pubertijd ontstaat. Bij dit type diabetes vernietigt het eigen afweersysteem de insuline-aanmakende cellen. Als gevolg hiervan maakt het lichaam helemaal geen insuline meer aan en stijgt de suikerwaarde, vertelt Eelco de Koning, bijzonder hoogleraar Diabetologie aan het LUMC. Om de suikerwaarde in het lichaam te reguleren moeten mensen met diabetes type 1 een aantal keer per dag insuline inspuiten. Hierbij wordt gewerkt met langwerkende insuline die één keer per dag wordt ingespoten, en kortwerkende insuline die wordt ingespoten voor een maaltijd, zodat de koolhydraten uit voeding in de cellen kunnen worden opgenomen. In plaats van injecties kan de insuline ook worden toegediend via pompjes.
Diabetes type 2 manifesteert zich veelal op latere leeftijd. Dit type is het gevolg van een te lage aanmaak van insuline gecombineerd met een ongevoeligheid voor het hormoon. Veruit de meeste mensen met diabetes (90 procent) hebben type 2, waarbij een direct verband met overgewicht en weinig beweging aan te tonen is, aldus Hanno Pijl, internist-endocrinoloog en hoogleraar Diabetologie aan het LUMC. Er wordt te veel en vooral te veel suiker en koolhydraten gegeten. Doordat mensen meer van deze voedingstoffen binnenkrijgen dan dat zij verbranden, wordt er meer opgeslagen in de vorm van vetweefsel. Door het vetweefsel wordt het lichaam ongevoelig voor insuline. Beweging speelt ook een rol, vertelt Pijl. Als er te weinig bewogen wordt, worden spieren minder gevoelig voor insuline, en ook spieren zijn van belang bij de glucoseregulatie. “Diabetes type 2 hangt nauw samen met het leefpatroon, maar dat betekent niet dat iedereen met een ongezonde leefstijl deze aandoening ontwikkelt. Genetische aanleg speelt ook een rol bij de ziekte.”
Om de aandoening onder controle te houden, krijgen mensen met diabetes type 2 meestal medicijnen en soms moeten ook zij insuline inspuiten. Het begint echter allemaal bij voedings- en bewegingsadviezen, want een gezond leefpatroon is essentieel. Dit geldt zeker voor mensen waarbij diabetes type 2 in de familie voorkomt. Pijl: “90 procent van de gevallen van diabetes type 2 is te voorkomen door gezonde voeding en leefstijl. Het kan er zelfs voor zorgen dat diabetes type 2 minder wordt.”
Invloed op het leven
De meeste kinderen met diabetes type 1 ontwikkelen deze ziekte al op zeer jonge leeftijd, weet Henk-Jan Aanstoot, kinderarts-diabetoloog bij Diabeter. Dit betekent dat de aandoening niet alleen veel gevolgen heeft voor de kinderen zelf, maar ook voor hun ouders. Zij krijgen de zorgtaak over hun kind met diabetes en zullen bij jonge kinderen de glucose moeten meten en de insuline inspuiten. “Dit verandert wanneer kinderen naar de middelbare school gaan. Dan willen ze meer verantwoordelijkheid, en dat is ook iets dat ouders hen graag geven.” Vanaf dat moment zullen de kinderen en jongvolwassenen zelf hun glucosewaarden monitoren en zijn zij zelf verantwoordelijk voor het inspuiten van de insuline. Dit kan gepaard gaan met boosheid en verdriet, vertelt Aanstoot, waarbij zij zich kunnen verzetten tegen het aanvaarden van de aandoening. Daarnaast kan het voor hen ook lastig zijn om alle richtlijnen goed op te volgen. “Ze weten dan wel wat ze moeten doen, maar dit is soms niet eenvoudig om in hun leven in te passen.” Hierdoor kunnen zij te maken krijgen met schuldgevoelens, omdat ze weten wat gedaan kan worden tegen te hoge of te lage glucoseniveaus, maar hier niet altijd wat aan (kunnen) doen.
Diabetes heeft dus veel invloed op het leven, stelt De Koning. Dit geldt voor volwassenen net zo goed als voor kinderen. Niet alleen moeten mensen met diabetes type 1, en soms ook bij type 2, insuline spuiten, zij moeten de dosering insuline continu afstemmen op allerlei situaties in hun leven, zoals op hun voeding, op lichamelijke activiteit en op eventuele andere situaties die de glucoseregulatie kunnen beïnvloeden. Daarnaast moeten zij vaak hun glucosewaarden bepalen door een vingerprik, rekening houden met wat ze eten en over veel situaties nadenken hoe ze dit gaan aanpakken. Toch benadrukt De Koning dat ondanks dit alles er maar weinig is dat mensen met diabetes niet kunnen doen. Diabetespatiënten kunnen zelfs topsporter worden. Alles wat iemand ambieert zou moeten kunnen, maar er moet wel wat extra’s voor gedaan worden.
Zelfmanagement
Dit ‘extra’s doen’, waardoor de diabetespatiënt in staat is zijn of haar glucoseregulatie binnen acceptabele grenzen te houden, is waar zelfmanagement om draait. Aanstoot legt uit dat dit voor diabetespatiënten inhoudt dat zij 24/7 rekening moeten houden met hun aandoening. “Elke handeling heeft gevolgen voor de diabetes en hoe men de ziekte moet reguleren verschilt per dag. Van invloed is bijvoorbeeld met welke waarde iemand de dag begint en of er bijvoorbeeld activiteiten zijn gepland.”
De basis van zelfmanagement bij diabetes type 1 vormen de glucosezelfcontrole en de toediening en benodigde aanpassing van de hoeveelheid insuline. Zelfmanagement betekent niet alleen reageren op afwijkende waarden, maar juist om het herkennen van patronen, waardoor men proactief de insuline kan aanpassen op een komende situatie, licht De Koning toe. Zelfmanagement is daarmee een continu leerproces, waarbij men leert van situaties in het verleden om zo de waarden constant te houden. “Perfectie is vrijwel niet mogelijk. Er zullen dus altijd schommelingen zijn, maar door te leren kan iemand wel de scherpe kantjes eraf krijgen.” Ook bij diabetes type 2 is zelfmanagement onontbeerlijk en vormt het zelfs de basis van de behandeling, stelt Pijl. Zonder eigen regie is diabetes type 2 heel moeilijk te behandelen. “Deze patiënten moeten hun leefstijl aanpassen, en de enige die dat kunnen doen zijn zij zelf. Ik ben daarom van mening dat de verantwoordelijkheid voor de behandeling primair bij de patiënt moet liggen.”
Het grote voordeel van zelfmanagement voor de patiënt, aldus De Koning, is het verkrijgen van inzicht in de aandoening, en daarmee meer controle en dus meer vrijheid. “Patiënten weten dat bij bepaalde situaties hun glucosewaarden kunnen schommelen, maar ook dat deze weer herstellen. Hierdoor kunnen zij meer uit hun comfortzone stappen en dingen ondernemen.” Daarnaast zorgt meer eigen controle voor een betere regulatie van diabetes en minder gezondheidsrisico’s. De experts zijn het met elkaar eens dat zelfmanagement voor iedereen mogelijk is. Uiteraard zijn er doelgroepen die hier meer coaching en/of hulp bij nodig zullen hebben, zoals jonge kinderen of mensen met een geestelijke beperking, maar het kan eigenlijk bij iedereen.
Succesvol zelfmanagement
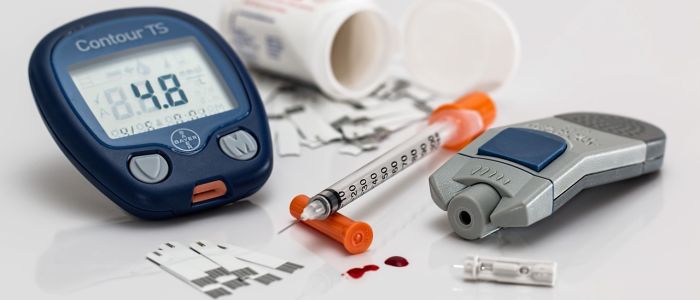
Om zelfmanagement te laten slagen, kunnen diabetespatiënten – met zowel type 1 als 2 – gebruikmaken van verschillende hulpmiddelen. Voorbeelden hiervan zijn de vingerpriksystemen om de glucosewaarden te meten, insulinetoedieningspompjes, activiteitenmeters, feedbacksystemen, voedingsmiddelencalculators en de weegschaal. Daarnaast krijgt e-health een steeds grotere rol, vertelt Aanstoot. Dit varieert van overleg met hulpverleners via Skype tot het ontvangen van de uitslagen van uitgelezen glucosewaarden via de mail. Pijl voegt toe dat deze tools essentieel zijn voor het stimuleren van de eigen verantwoordelijkheid bij patiënten met diabetes. Zij kunnen met de hulpmiddelen hun eigen waarden monitoren en indien nodig doorgeven aan hulpverleners voor advies.

De rol van de hulpverlener in dit verhaal is die van coach en ‘docent’. Hij of zij zal de patiënt, en eventueel diens omgeving – bijvoorbeeld bij een kind of verstandelijk gehandicapte – de juiste kennis en vaardigheden moeten bijbrengen en aanleren, zodat zelfmanagement mogelijk is. Hoe beter de zelfmanagement, hoe minder vaak de patiënt hulpverleners hoeft te zien. “Tegelijkertijd moet er wel altijd 24 uur per dag een bereikbaarheidsdienst zijn, waar patiënten op terug kunnen vallen, mocht dit nodig zijn”, stelt Aanstoot. Daarnaast moet de kennis van de hulpverleners altijd up-to-date zijn, want de ontwikkelingen kunnen snel gaan. Enkel wanneer voldaan is, kan zelfmanagement slagen.
Bij kinderen en jongvolwassenen is het daarnaast erg belangrijk om te focussen op het zelfvertrouwen. Aanstoot: “Uit onderzoek blijkt dat kinderen met veel zelfvertrouwen, die van jongs af aan sterk in hun schoenen staan wat betreft hun ziekte, beter slagen in zelfmanagement.” Samen met de ouders moeten zorgverleners hier een sturende rol in spelen, waarbij successen worden gevierd en misstappen worden besproken. De diagnose diabetes is met name voor jonge kinderen erg ingrijpend. Hoe beter zij de ziekte kunnen inpassen in hun leven, hoe groter de kans dat grote schommelingen in glucosewaarden voorkomen kunnen worden.
Belangrijk voor de toekomst
De Koning concludeert dat zelfmanagement bij diabetes echt voor iedereen essentieel is. “Wanneer zelfmanagement slaagt, zal dit niet alleen positief uitpakken voor de patiënt, die een verlaagde kans op complicaties heeft, maar ook voor de gehele gezondheidszorg, omdat minder complicaties leidt tot lagere kosten.” Dit positieve effect van zelfmanagement voor de gezondheidszorg wordt beaamd door Pijl. Hij waarschuwt dat de toename in diabetes type 2 in Nederland gepaard zal gaan met hogere kosten voor de samenleving. Door mensen meer verantwoordelijk te maken over hun eigen gezondheid, door middel van zelfmanagement, kan deze toename wellicht tot een halt geroepen worden. Iets dat hij van harte hoopt voor de toekomst.
Dit artikel is verschenen in het magazine Mijn Gezondheidsgids – editie 3.
Reactie
Geen reacties!
U kunt de eerste opmerking plaatsen.











Plaats een opmerking