Zoeken hoe de ziekte saboteert
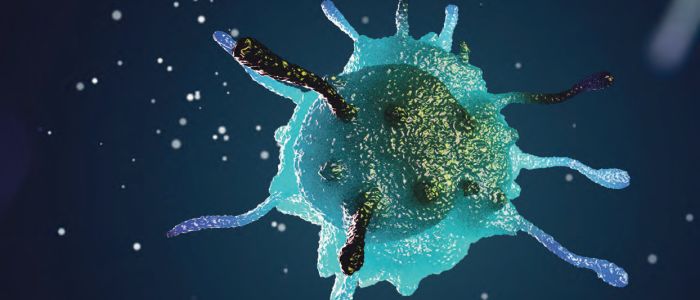
Immuuntherapie is veelbelovend in de oncologie. Toch lopen oncologen tegen een probleem aan: bij sommige soorten kanker werkt immuuntherapie geweldig, bij andere soorten juist helemaal niet. De uitdaging is te achterhalen waardoor dit verschil bestaat.
Verlenging van levensverwachting
“In principe is immuuntherapie spectaculair,” vertelt longarts Joachim Aerts (Erasmus MC). “Sommige mensen die met immuuntherapie behandeld worden, leven jaren langer, soms zelfs zonder echt ziek te zijn.” Als longarts met pulmonale oncologie als specialisme ziet Aerts het effect van immuuntherapie op bepaalde soorten longkanker. “Bij patiënten waarvan wij eerst dachten dat ze uitbehandeld waren, zagen we remissie optreden,” vertelt Aerts. Een levensverwachting van weken kon soms opgerekt worden naar jaren. “Helaas komt het na verloop van tijd vaak wel weer terug,” zegt Aerts, “maar jaren tijdswinst zijn in sommige gevallen wel degelijk mogelijk.” Immuuntherapie, zo stelt Aerts, biedt een waardevolle aanvulling in het arsenaal van behandelingen, naast de gebruikelijke drie behandelingen: chemotherapie, radiotherapie of operatie.
Saboteren immuunsysteem
Kanker is een ziekte die te maken heeft met het DNA, maar óók met de afweer, vertelt Aerts. Er zijn in het lichaam immers mechanismes die kankercellen opsporen en vernietigen. Maar hier begint het probleem van immuuntherapie: kankercellen zijn in staat om deze opsporing en vernietiging te voorkomen door het immuunsysteem “voor de gek te houden,” zegt Aerts. “Voordat het immuunsysteem aanvalt, doorloopt het verschillende achtereenvolgende stappen. Kankers proberen één van deze stappen te saboteren: lukt dit, dan mislukt de hele immuunreactie.”
Afweerreactie
Een versimpelde versie ziet er als volgt uit. Het proces begint met de dendritische cellen, de ‘verkenners’, die in het lichaam zoeken naar lichaamsvreemde cellen. Wanneer zij deze vinden, gaan zij naar de lymfeklieren om te ‘vertellen’ dat er lichaamsvreemde cellen aanwezig zijn. Vervolgens vertrekken vanuit de lymfeklieren aanvalscellen, de T-lymfocyten, die de lichaamsvreemde cellen opsporen en doden. Om de kankercellen te doden, moeten de T-lymfocyten deze herkennen. Bovendien moeten de T-lymfocyten overgaan tot de aanval: lichaamseigen cellen hebben immuun checkpoints die de afweercellen afremmen. Zouden deze ontbreken, dan ontstaat er in feite een auto-immuunreactie, aangezien de afweercellen overgaan tot de aanval op lichaamseigen cellen.

Verschil
In dit proces zijn er verschillende mechanismes waarop de kankercellen kunnen ingrijpen. Zo kunnen ze stoffen afscheiden waardoor de dendritische cellen, de verkenners, niet doorgeven dat er lichaamsvreemde stoffen zijn. Bovendien kunnen de kankercellen de eiwitten op hun oppervlakte aanpassen, zodat ze lichaamseigen lijken. Mocht het immuunsysteem toch aanslaan en aanvallen, dan kunnen de kankercellen stoffen afscheiden die de immuuncellen afremmen. “De kanker probeert constant om het immuunsysteem te foppen,” vertelt Aerts, “en soms is het daar succesvol in.” Of de kankercellen succesvol zijn, hangt af van het type kanker. Dit verklaart waarom immuuntherapie bij sommige patiënten wel, en bij sommige patiënten niet werkt. De patiënten die wel baat hebben wij immuuntherapie, kunnen soms overigens heftige bijwerken krijgen. Bij ongeveer 20 procent van de patiënten treden klachten op die op auto-immuunziektes lijken: ontstekingen en irritaties in de darmen, uitvalverschijnselen of cognitieve klachten zijn mogelijk. Dit is niet verwonderlijk, de behandeling schakelt immers een deel van de rem op het immuunsysteem uit door middel van checkpoint inhibitors. Maar, zo zegt Aerts, de bijwerkingen wegen op tegen de baten van de behandeling.
Biobank
Wat nodig is, is onderzoek, zegt Aerts: veel onderzoek bij heel veel patiënten. “We moeten zoveel mogelijk data verzamelen, zodat we kunnen bepalen bij welke soorten het wel en bij welke soorten het niet werkt. Zo kunnen we leren van alle patiënten die nu behandeld worden met immuuntherapie. In dit soort onderzoek zal echte winst zitten.” John Haanen is internist-oncoloog (AVL), en hij leidt samen met onderzoekers uit het UMCG en Radboud UMC een dergelijk onderzoek: door middel van een biobank, waarin grote hoeveelheden data opgeslagen worden van verschillende oncologische patiënten, moet duidelijker worden wanneer immuuntherapie werkt, en wanneer het niet werkt. KWF Kankerbestrijding heeft een subsidie van 3,6 miljoen euro beschikbaar gesteld voor het opzetten van het onderzoek. “We hebben eerst tijd nodig om de infrastructuur op te zetten en alle data te verzamelen,” vertelt Haanen. “Vanaf april gaan we vol deze infrastructuur bouwen. Vervolgens moeten wij het materiaal verzamelen: denk hier aan bloed, ontlasting, biopten en dergelijke. Zo hopen we antwoord te krijgen hoe kanker het immuunsysteem misleidt.”
Mutaties
Haanen hoopt zo van bepaalde soorten die notoir slecht reageren op immuuntherapie te achterhalen waarom ze niet aanslaan op de behandeling. “Bij melanoom werkt het geweldig goed, ook bij nierkanker, longkanker en bepaalde soorten darmkanker is immuuntherapie niet meer weg te denken uit de behandeling.” Deze soorten lijken een gemene deler te hebben: het zijn vaak de kankersoorten waarbij er erg veel DNA-schade is, die goed aangepakt worden door immuuntherapie. Dit zijn bijvoorbeeld kankers veroorzaakt door de zon, zoals melanoom, of door roken, zoals longkanker. In deze tumoren worden zeer veel mutaties in het DNA waargenomen. De soorten waar immuuntherapie weinig grip op lijkt te krijgen, hebben daarentegen vaak relatief weinig mutaties per tumor: ze zijn minder vreemd voor het immuunsysteem. “Bij prostaat- en borstkanker, bijvoorbeeld, heeft immuuntherapie op dit moment nog weinig zin. Om antwoord te krijgen hoe dit kan,” vervolgt Haanen, “is het nodig om naar het DNA en RNA van de tumoren te kijken en of er wel of geen afweercellen bij de tumor kunnen komen: hoe wapent de tumor zich tegen het afweersysteem, en hoe kunnen wij deze resistentie aanpakken.”
Suikerprofiel
Een ander gebied waar meer onderzoek naar moet gebeuren, zo vindt Yvette van Kooyk (professor Moleculaire Immunologie, VUmc), is het effect van zogeheten glycosylering op het immuunsysteem. Glycosylering is het modificeren van eiwitten door glycanen, bepaalde suikermoleculen. “Tumoren brengen deze suikers tot uiting, zodat het immuunsysteem niet meer op hen reageert,” vertelt Van Kooyk. Waarom tumoren dit doen? “We zien het ook bij virussen,” vervolgt Van Kooyk, “ze gebruiken het om het immuunsysteem te misleiden. Ze bootsen het netwerk van suikers aan de celoppervlakte, het suikerprofiel, van gezonde cellen na. Hierdoor lijken ze lichaamseigen, waardoor ze het immuunsysteem remmen.” Volgens Van Kooyk is nog niet duidelijk genoeg hoe glycosylering ziekteprocessen versterkt en genezing remt. “Binnen de geneeskunde bestuderen wij de interactie tussen twee eiwitten, maar de interactie suiker-eiwit is nog relatief weinig onderzocht vanwege zijn complexe regulering. Het is echt een aparte tak van sport, maar van enorme waarde voor betere diagnostiek en behandeling van kanker.”
Optimisme
Van Kooyk ziet een manier hoe men op basis van suikerprofielen tumoren kan classificeren door te kijken of ze immuun-actief of immuun-suppressief zijn. “Als we erachter komen hoe we het suikerprofiel kunnen veranderen, dan kunnen we zorgen dat de tumorcellen juist wél worden aangevallen,” zegt Van Kooyk. In een experimentele setting lukt dit inmiddels door de checkpoint inhibitors van de toekomst, die de remmende werking van de suikerprofielen op het immuunsysteem verminderen. Zo kan het immuunsysteem de tumoren weer aanvallen.”
Waar immuuntherapie over enkele jaren zal staan? De teneur is hoopvol. “Het zal jaren duren voordat alles mogelijk is,” vertelt Aerts, “maar ondanks dat ben ik optimistisch: de winst die we nu zien is groot, en dit zal in de toekomst alleen maar meer zijn.” Haanen deelt deze visie: “We zien aanzienlijke vooruitgang bij bepaalde soorten, en bij soorten waar het minder goed werkt hoop ik op een doorbraak dankzij goed onderzoek. De opwinding die wij zien in bijvoorbeeld de media zou ik grotendeels terecht noemen, wat we met immuuntherapie bereiken is zeer veelbelovend.”
Reactie
Aan de redactie: Er is even wat misgelopen bij het plaatsen van dit artikel want een alinea wordt herhaald onder een andere titel. Misschien ontbreekt er dan een alinea? --> Onder "VEEL ONDERZOEK" en "BIOBANK" staat telkens dezelfde tekst.









Plaats een opmerking